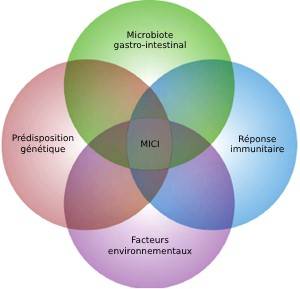
Que sont les MICI ?

Il s’agit d’inflammations de la paroi du tube digestif. Il en existe 2 types :
- La maladie de Crohn (MC)
- La rectolite hémorragique (RCH) (2).
Dans la maladie de Crohn, l’inflammation peut toucher tous les segments du tube digestif (de la bouche à l’anus). Cependant, elle se localise souvent au niveau de la partie terminale de l’intestin grêle (1).
Dans la rectocolite hémorragique, l’inflammation affecte toujours la partie basse du rectum et remonte plus ou moins dans le côlon. L’intestin grêle ainsi que l’anus ne sont jamais touchés (1).
Les MICI en chiffres

Répartition des MICI en France, en 2015
Les MICI surviennent généralement chez les jeunes adultes, entre 20 et 30 ans(1).
Leur fréquence varie considérablement d’un pays à l’autre. Les incidences les plus importantes sont retrouvées dans les pays industrialisés, notamment en Europe du Nord-Ouest et aux Etats-Unis (1).
En France, plus de 200 000 personnes sont atteintes de MICI. Elles sont réparties de la manière suivante (1) :
Pourquoi sont-elles chroniques ?
On parle de chronicité car ces maladies ne se guérissent pas. Elles évoluent par poussées inflammatoires dont la durée et la fréquence sont variables en fonction des patients (1,2,4).
Au cours du temps, on constate une détérioration intestinale (4).
En l’absence de traitement précoce, l’inflammation évolue et entraîne des complications ; sténoses digestives, fistules ou perforation intestinale (en particulier lors de la MC) mais aussi un risque de cancer colorectal multiplié par 2 par rapport à la population générale (1,4).
Les traitements actuels permettent la plupart du temps un contrôle de la maladie et ainsi de garder une qualité de vie satisfaisante en dehors des poussées (1,4).
Comment se caractérisent les MICI
Lors des poussées inflammatoires, les patients présentent :
- Des douleurs abdominales
- Des diarrhées fréquentes, parfois sanglantes
- Une atteinte de la région anale lors de la MC (fissure, abcès) (1,2)
Les MICI sont très fatigantes et peuvent déclencher des fièvres (1,2).
Les crises sévères, que l’on retrouve chez 15% des patients, peuvent, en fonction de leur intensité, entraîner une hospitalisation, l’arrêt de l’alimentation et un traitement par perfusion pendant quelques jours (1).
L’alimentation
Il est primordial d’adapter son alimentation. Les conseils diététiques doivent être axés sur une alimentation saine et équilibrée, composée d’aliments frais. Il est préférable d’éviter les aliments fortement transformés et les aliments riches en conservateurs et en émulsifiants. Un régime appauvri en fibres est recommandé chez les patients présentant des sténoses intestinales ou une colite active (2).
Par ailleurs, le tabagisme est fortement associé à l’évolution négative de la maladie de Crohn (1, 2).
Références
- Maladies inflammatoires chroniques de l’intestin (MICI). https://www.inserm.fr/dossier/maladies-inflammatoires-chroniques-intestin-mici/#:~:text=Les%20maladies%20inflammatoires%20chroniques%20de%20l%27intestin%20(ou%20MICI),dérégulation%20du%20système%20immunitaire%20intestinal.
- Wright EK. et al. Management of inflammatory bowel disease. The Medical Journal of Australia. 2018;209(7):318-23.
- AFA Crohn RCH France https://www.afa.asso.fr/maladie-inflammatoire-chronique-de-linstestin/comprendre-la-maladie/mici-maladie-inflammatoire-chronique-intestin/
- Marteau P. Les maladies inflammatoires chroniques de l’intestin : maladie de Crohn et rectocolite hémorragique. Formation – Biologie praticienne. OptionBio. 2018;575-576:16.